Preoperativa insulin och vätskeordinationer skall göras av narkosläkare dagen före operation.
A. Kostbehandlade:
| Preoperativt: |
- Faste-P-Glukos tas på avdelningen. Om < 4 eller > 12 kontaktas narkosläkare.
- Rehydrex med glukos 2,5 % - 1000 ml på 10-12 h.
|
| Peroperativt: |
- Fortsätt med Rehydrex
- P-Glukos kontrolleras vb
- Blod och vätskeförluster ersätts med icke glukoshaltiga lösningar.
|
| Postoperativt: |
- P-Glukos tas på postop under första timmen, därefter efter ordination.
|
B. Tablettbehandlade
| Preoperativt: |
- Eventuella perorala antidiabetika (tabletter) GLP-1-analoger (injektioner) utsättes om möjligt 48 timmar före operation (se lista nedan)
- Faste-P-Glukos kontrolleras på avdelningen. Om < 4 eller > 12 kontaktas narkosläkare.
- Rehydrex med glukos 2,5 % - 1000 ml på 10-12 h
|
| Peroperativt: |
- Fortsätt med Rehydrex
- P-Glukos kontrolleras vb
- Blod och vätskeförluster ersätts med icke glukoshaltiga lösningar.
|
| Postoperativt: |
- P-Glukos tas på postop under första timmen, därefter efter ordination.
|
C. Insulinbehandlade
| Preoperativt: |
- Eventuella perorala antidiabetika (tabletter) GLP-1-analoger (injektioner) utsättes om möjligt 48 timmar före operation (se lista nedan)
- Faste-P-Glukos kontrolleras på avdelningen. Om < 4 eller > 12 kontaktas narkosläkare.
- På morgonen kopplas 5%-ig Glukos med 40 Na 20 K 1000 ml på 10-12 timmar
Insulin:
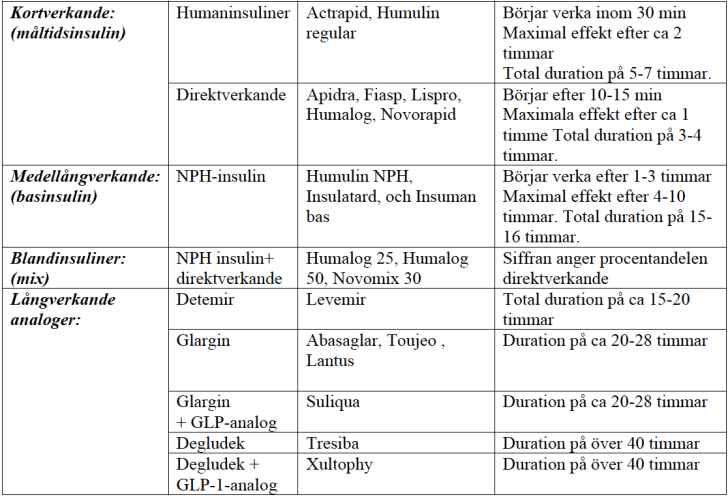
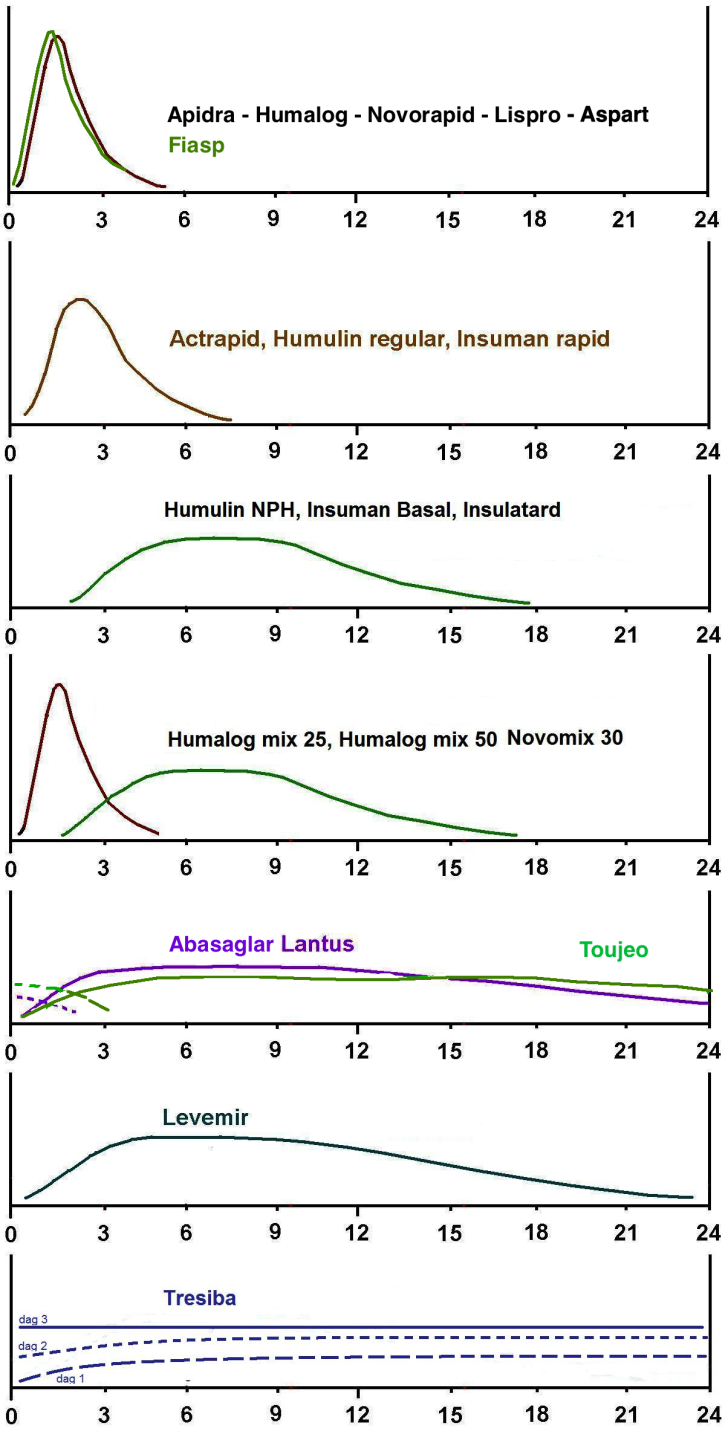
- Om patienten normalt tar basinsulin (Humulin NPH, Insuman basal, Insulatard, Abasaglar, Toujeo, Lantus Levemir Tresiba, Xultophy och Suliqua) på kvällen så ges detta i vanlig dos.
- Om patienten normalt tar basinsulin på morgonen så ges detta med 80% av ordinarie dos.
- Kortverkande måltidsinsulin på morgonen (Actrapid, Apidra, Fiasp, Humalog, Lispro eller Novorapid) ges ej.
- Om patienten har blandinsulin (Humalog Mix 25, Humalog Mix 50 eller Novomix 30) på morgonen så ges ¾ delar av dosen som NPH-insulin (Humulin NPH, Insuman eller Insulatard).
|
| Peroperativt: |
- Fortsätt med Glukos 5% med 40 Na och 20 K
- P-Glukos kontrolleras vb.
- Blod och vätskeförluster ersätts med icke glukoshaltiga lösningar.
|
| Postoperativt: |
- P-Glukos kontrolleras första timman efter operation och därefter var tredje timma.
- Målet är att patienten skall kunna ta sin ordinarie dos måltidsinsulin och mixinsulin och äta.
- Basinsulin ges i vanlig dos oavsett om patienten äter eller ej
|
.
D. Patienter med insulinpump
| Preoperativt: |
- Faste-P-Glukos tas på avdelningen. Om detta är <5 eller >12 kontaktas narkosläkare.
- Insulinpumpen kopplas bort på morgonen och istället ges halva ordinarie dygnsbasdosen som långverkande insulin (Humulin NPH, Insuman basal, Insulatard, Absaglar, Toujeo, Lantus eller Levemir).
- Fråga patienten om han har en plan för liknande situationer.
- Vid osäkerhet kontakta diabetesmottagningen.
- I samband med detta sätts Glukos 5 % med 40Na 20K - 1000 ml på 10-12 timmar.
|
| Peroperativt: |
- Fortsätt med Glukos 5 % med 40Na 20K.
- P-Glukos kontrolleras v b.
- Blod och vätskeförluster ersätts med icke-glukoshaltiga lösningar.
|
| Postoperativt: |
- När patienten själv kan ta ansvar för skötseln av sin pump sätts denna på. Om inte det är möjligt under kvällen ges halva basdygnsdosen som långverkande insulin (Humulin NPH, Insuman basal, Insulatard, Abasaglar, Toujeo, Lantus eller Levemir)
|