2020-02-06
Skriv ut som pdf
26 Blodtryck
Varför behandla blodtryck
Värdet av behandling av hypertoni
Blodtrycksbehandling och utvecklandet av effektiva blodtrycksmediciner efter andra världskriget har betytt mycket för folkhälsan. Frekvensen av akuta blodtrycksmanifestationer som malign hypertoni med hypertensiva kriser, lungödem, njurskador, synskador, hjärnblödning i unga år har blivit sällsyntheter i akutsjukvården. Genom att vi också kunnat behandla moderat stegrade blodtryck har vi kunnat förebygga kroniska sjukdomar som hjärtsvikt, njursvikt, stroke, hjärtinfarkt och diabeteskomplikationer som diabetesnefropati, retinopati och graviditetstoxikos.
Diagnostiska blodtrycksvärden.
Enligt riktlinjer från 2018 av ESC (European Society of Cardiology) och ESH (European Society ogf Hypertension) gäller följande blodtrycksvärden indikation för behandling:

Riktvärden och individualiserade blodtrycksmål
När man ställt hypertoni-diagnos betonar ESC/ESH att blodtrycksmålen ska individualiseras utifrån ålder, antal riskfaktorer och samsjuklighet men föreslår följande riktvärde för behandling:
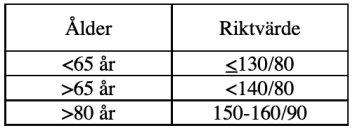
Denna patient är en överlevare och har samtidigt en begränsad återstående livslängd. Det finns studier som visar på en signifikant minskad risk för stroke och hjärtsvikt och död om man behandlar ner till 150-160/90. Det finns inga studier som kan visa värdet av lägre blodtrycksmål. Däremot finns studier som talar för att blodtryck under 140 systoliskt är förenat med ökad mortalitet.
Multisjuk eller mycket gammal
Många patienter har redan drabbats av stroke, hjärtinfarkt och har en multisjuklighet som begränsar deras förväntade överlevnad. De har ofta väldigt många mediciner med risk för interaktioner och polyfarmaci. Målet bör vara symtomfrihet och minimerad risk. Några blodtrycksnivåer kan knappast anges. Snarare brukar det vara låga blodtryck som är problemet då patienterna har hjärtsvikt och intensiv behandling för den.
Blodtrycksmätning
Det finns flera olika riktlinjer för blodtrycksmätning. Följande är en kombination av riktlinjer från Vårdhandboken (SBU) och WHO:
| Vila före mätning: | 5 min |
| Armens position: |
Arm i hjärtnivå Avslappnad arm Handflatan uppåt |
| Kroppens Position: | Liggande eller sittande |
| Övrigt position: |
Ej korslagda ben Stöd för rygg och fötter |
| Utrustning: |
Manuell mätning Anpassad manschettbredd Inga stasande kläder |
| Inför mätning: | Undvika kaffe, te eller tobak 30 min före mätning |
| Övrigt: |
2 mätningar, med 1 minut emellan. Dokumentera läge arm och manschettbredd Hos äldre blodtrycksbehandlade stående mätning efter 1-5 min |
Felkällor
- Manschettbredden måste anpassas till patientens armomfång. För smal manschett kan ge ett falskt högt värde och för bred kan ge för lågt värde.
- Utrustning bör kalibreras årligen och kontrolleras avseende slangar, kopplingsstycken och ventiler.
- Manschetten måste vara i hjärthöjd. Armen måste vara i hjärthöjd. För låg nivå på armen kan resultera i ett för högt tryck.
- Manschetten bör pumpas upp över förväntat värde eller tills den palpabla pulsen försvinner. Detta för att undvika "silent gap" vilket ger falskt lågt systoliskt blodtryck.
- Oregelbunden hjärtrytm gör det besvärligt då pulstrycket varierar från slag till slag.
- Armen måste vara helt avslappnad och patienten i en vilsam position. En spänd muskel ger falskt högt värde.
- Många framförallt äldre patienter och mångårig diabetes har stela blodkärl (Mönkebergsskleros) vilket ger falskt höga blodtryck och kan ge väldigt olika blodtryck i armarna.
- Om patienten är stressad, har ont, fryser, nyss rökt eller druckit kaffe ger detta ett falskt högt värde.
- Blodtryck bör inte tas i anslutning till blodprovstagning (tenderar att ge högt värde pga stress)
- Vissa patienter har falskt höga värden bara de besöker en sjukvårdsinrättning och oftare högre tryck när doktorn tar det än när en sköterska gör det (white coat hypertension).
- Automatiska/elektroniska mätare är av skiftande kvalitet och ställer stora krav på teknik. De ger också felaktiga värden om blodtrycket är väldigt lågt, väldigt högt, om pulsen är låg eller hög och vid oregelbunden hjärtrytm. Endast manuella värden bör utgöra underlag för beslut om behandling.
24 timmars blodtrycksmätning
Om man är osäker på blodtrycksresultaten på mottagningen kan det vara utmärkt att komplettera med en 24 timmars blodtrycksmätning. Här finns osäkerhet rörande tolkningen men man brukar säga att gränsen för hypertoni (motsvarande < 140/90) går vid:
| Medelvärde 24 timmar: | 130/80 |
| Medelvärde dagtid: | 135/85 |
| Medelvärde nattetid: | 125/75 |
Ta dock hänsyn till vad patienten gjort under dagen (stress, fysisk ansträngning) eller om dom sovit på natten
Icke farmakologisk behandling
Livsstilsbehandling harmoniserar helt och hållet med de livsstilsförändringar vi förespråkar för behandling av blodsocker och lipider. Viktiga åtgärder som påverkar blodtrycket i gynnsam riktning.
Rökstopp
Är troligen det viktigast rådet pga rökningens ogynnsamma effekter på alla kärlkomplikationer även om rökstopp i sig kanske inte påverkar blodtrycket i speciellt stor utsträckning
Ökad fysisk aktivitet
30 min 3-7 ggr per vecka kan sänka blodtrycket i storleksordningen 4/3 mmHg. Förbättrar dessutom insulinkänsligheten och påverkar HDL gynnsamt.
Viktminskning (om överviktig)
3-9% förmår sänka blodtrycket ca 3/3 mmHg och har ju en enorm påverkan på övriga metabola riskfaktorer (insulinresistens, sockervärde och lipidvärde)
Kost
Det finns studier som antyder att ökad mängd frukt, grönsaker och produkter med låg fetthalt kan sänka blodtrycket 6/3 mmHg. Minskning av saltintaget av storkonsumenter har en kraftig effekt på blodtrycket men varierar mycket från patient till patient. Lakrits har aldosteroneffekt och kan vara värt att fråga om.
Minskning av alkoholkonsumtionen
Sänkning av alkoholintag bland högkonsumenter är förenat med en dosberoende sänkning av blodtrycket. Måttligt alkoholintag har i epidemiologiska studier visat sig vara förenat med en lägre risk för hjärt-kärlsjukdom, vilket dock inte utgör grund för att rekommendera alkohol i förebyggande syfte.
Stresshantering
Få men välgjorda studier avseende stresshantering har kunnat visa betydelsefulla sänkningar
av blodtrycket.
Farmakologisk behandling
De senaste 50 åren har vi fått ett flertal mycket effektiva blodtrycksmediciner med få biverkningar. Trots detta kan det ibland vara svårt att få ner blodtrycket, framförallt vid typ 2-diabetes. Många gånger behövs en kombination av 2-4-5 preparat. De är inte biverkningsfria. Patienterna ska vara motiverade att ta dom. Deras förhöjda blodtryck ger oftast inga symtom medan medicineringen kan göra det. Att motivera patienten och titrera fram en behandling med minimalt med biverkningar med maximal effekt kan många gånger vara mycket svårt och ställer krav på:
- Egen övertygelse. Vi måste själv tro att vi gör nytta för patienten
- Samsyn i diabetesteamet rörande behandlingsriktlinjer och individuellt mål
- Förmåga att förmedla övertygelsen till patienten
- Välja lämpliga preparat med minimalt med biverkningar
- Sätta ett individuellt blodtrycksmål
- Följa upp resultatet och titrera
- Se till att vi når patientens blodtrycksmål
Val av farmaka
Primär hypertoni
Förstahandsmedel är ACE-hämmare eller ARB, om otillräcklig effekt tiaziddiuretika och/eller calciumblockerare. Om man inte når uppsatt målblodtryck tillägg av betablockerare. Därefter kan man överväga tillägg av aldosteronantagonist i låg dos (om Kalium tillåter eller alfablockerare (byte till Carvedilol eller Trandate alternativt av Alfadil). Apresolin kan övervägas i sista hand.
Vid albuminuri och njursvikt
Mikroalbuminuri är en mycket stark markör för begynnande diabetesnefropati och/eller generell kärlsjukdom.
Det är denna patientgrupp som troligen har störst nytta av en tidigt insatt blodtrycksbehandling. Yngre patienter (<=65 år) med mikroalbuminuri bör behandlas med ACE-hämmare eller ARB redan vid normotension. Målet är att normalisera äggviteutsöndringen. Vi makroalbuminuri bör målet vara att signifikant reducera albuminurin med 40%.
Föstahandspreparat är ACE-hämmare eller ARB. Kombinationen av både ACE-hämmare och ARB (dubbel RAS-blockad) förespråkas av vissa njurmedicinare men det finns inga studier som talar för minskad risk för utveckling mot terminal uremi.
Patienter med albuminuri ökar risken för. Observera vikten av rökslut och aggressiv behandling av lipider.
En för snabb normalisering av blodtrycket kan skada njurfunktionen permanent. Blodtrycket bör sänkas långsamt över några månader till målblodtrycket.'
Vid behandling med ACE-hämmare eller Angiotensin-2-blockare bör S-Krea och S-Kalium kontrolleras 1-2 vv efter insatt behandling eller efter dosökning av ACE-hämmare. En S-Kreatininstegring på 30% kan accepteras. En större ökning av S-Kreatinin inger misstanke om samtidig njurartärstenos.
Vi akut sjukdom med hypovolemi eller bristande cirkulation (diarréer, akut svikt, hjärtinfarkt, infektion med feber, diarréer mm) bör ACE-hämmare och ARB tillfälligt sättas ut för att undvika akut njursvikt. Glöm inte bort att samtidigt seponera Metformin och ev NSAID.
Med stigande kreatinin avtar effekten av tiaziddiuretika och man bör gå över till loopdiuretika (ej i retardform). Vid samtidig vätskeretention kan det ibland behövas mycket höga doser loopdiuretika som då bör doseras en gång om dagen för att uppnå maximal koncentration i njuren. se även: kap 29 Njuren
Problem med hypoglykemiattacker utan förvarning (unawareness)
Försiktighet med betablockerare. Även selektiva betablockerare kan dölja de adrenerga symtomen vid hypoglykemi.
Vid ischemisk hjärtsjukdom
Vid angina pectoris är betablockerare förstahandsmedel. Efter genomgången hjärtinfarkt (med eller utan hjärtsvikt) eller stroke bör alla patienter få beta-blockerare och ACE-hämmare.
Claudicatio, Fotsår, nedsatt perifer cirkulation.
Vid akut ischemi bör man prioritera den perifera cirkulationen och släppa upp blodtrycket. Försiktighet med beta-blockerare. Välj hellre en ACE-hämmare, AT-blockerare, perifert verkande kalciumantagonist eller alfa-receptor-blockerare.
Ortostatism
Förutom stora besvär med yrsel kan njurfunktionen försämras av en för aggressiv och snabb blodtryckssänkning. Dessa patienter tolererar sällan en normalisering av det liggande blodtrycket. Målblodtrycket måste oftast vara högre. Undvik alfa1-blockerare. Kan vara värt att tänka på för patienter med BPH som står på Alfadil.
En 24-timmars blodtrycksmätning kan vara av diagnostiskt värde i utvalda fall.
Vid gikt
Dessa patienter bör ej behandlas med Tiazid-diuretika, men loop-diuretika tolereras i de flesta fall.
Gravida
ACE-hämmare skall undvikas till kvinnor i fertil ålder utan antikonception eller vid graviditetsönskan. Kan ha skadlig effekt på fostret sent i graviditeten (efter 2-3 månader) men bör ej sättas in utan säker antikonception och sättas ut inför planerad graviditet. Här används i första hand säkra mediciner som betablockerare. Samråd med specialistmödravården som bör sköta blodtrycksbehandlingen under graviditet. Se även kap 35 Graviditet
Äldre överviktig patient
Har ofta hypervolemi och venös insufficiens med ödemtendens. Många mår bra av en diuretisk behandling med loop-diuretika och/eller en lite dos Spironolakton.
När ska man misstänka och utreda för sekundär hypertoni
De vanligast orsakerna till sekundär hypertoni är
- Sömnapné
- Renovaskulär sjukdom (oftast njurartärstenos)
- Renoparenchymal sjukdom (diabetesnefropati eller nefriter)
- Hyperaldosteronism (primär eller sekundär)
- Hyperthyreodism
- Hyperparathyreoidism
- Pheochromocytom (ytterst ovanligt)
- Mb Cushing (mycket sällsynt)
- P-piller (orsaken oklar)
- Graviditetshypertoni
När bör man misstänka sekundär hypertoni ?
- Behandlingsrefraktär hypertoni (om målblodtrycket inte uppnås med 3-4 farmaka)
- Malign hypertoni (svår hyperton hjärtsvikt, synskador med fundus hypertonicus)
- Vid samtidigt S-Kreastegring eller manifest proteinuri (nefropati)
- Vid samtidig hypokalemi.
- Vid flushattacker
- Patient med samtidigt cushinoida symtom (övervikt av centripetal typ, hirsutism, muskelsvaghet, svårreglerad diabetes, striae, psykiatriska symtom).
Basutredning
- Riktad anamnes enligt ovan
- Allmänt status
- Längd, vikt
- Midja-stussmått
- S-Kalium, S-Kreatinin, S-Kolesterol och Triglycerider
- S-Ca++, PTH
- U-Albumin/Krea
- Ögonbottenfotografering.
- EKG för bedömning av arrytmier och vänsterkammarhypertrofi
Vidare utredning
| Orsak | Screening (primärvård) | Ev vidare utredning (specialist) |
| Renoparenkymal |
Förhöjt Krea och Kalium Proteinuri. Ultraljud njurar |
Njurbiopsi ? |
|
Renovaskulär (njurartärstenos) |
Blåsljud Njurartärdoppler |
Radiorenogram Angiografi |
|
Mb Conn (hyperaldosteronism) |
Lågt S-Kalium Förhöjd S-Aldosteron/Renin-kvot tU-Aldosteron. |
Vidare endokrin utredning Scintigrafi |
| Pheokromocytom |
Anamnes på flushattacker tU-Katekolaminer |
Scintigrafi |
| Mb Cushing | Sätt ut steroider tU-Kortisol Dexametasonhämningstest Diskutera med endokrinolog Ev röntgen lungor (ACTH- producerande lungcancer?), MR hjärna (hypofysadenom) CT buk |
Endokrinolog Endokrinkirurg Lungmedicin |
Organisation
Blodtrycksbehandling kan vara svår och tålamodsprövande och ställer stora krav på kunskap, erfarenhet, pedagogik, envishet och uppföljning. Då hypertoni oftast är symtomfri krävs det att behandlingen är så biverkningsfri som möjligt för att patienten ska ta sina mediciner.
- Läkaren ansvarar för basal utredning och sätter tillsammans med patienten upp ett individuellt behandlingsmål.
- Man måste börja med låga doser och långsamt titrera upp behandling till önskat resultat.
- En bra organisation för uppföljning är nödvändig för att säkra att vi uppnår behandlingsmålen utan ogynnsamma biverkningar.
- En seriös uppföljining visar också för patienten att vi tar allvar på uppgiften och ökar sannolikheten för att patienten verkligen tar sina mediciner.